
CHERCHEURS Sharon Unger, Deborah O’Connor
Des chercheurs de l’Université de Toronto et de Sinai Health ont découvert qu’une technique courante de pasteurisation du lait maternel inactive le virus qui cause le COVID-19, ce qui le rend sûr à utiliser.
Les résultats fournissent une assurance supplémentaire pour les parents et les familles qui utilisent des banques de lait maternel pour nourrir leurs nourrissons. Le conseil actuel est que les femmes atteintes de COVID-19 continuent d’allaiter leurs propres nourrissons, et c’est un soin standard au Canada de fournir du lait maternel pasteurisé aux bébés de très faible poids de naissance hospitalisés jusqu’à ce que la production de lait de leur propre mère soit adéquate. Dans le cas où une femme positive au COVID-19 donne du lait humain contenant le SRAS-CoV-2, que ce soit par transmission par la glande mammaire ou par contamination par les gouttelettes respiratoires, la peau, les tire-lait et les récipients à lait, cette méthode de pasteurisation rend le lait propre à la consommation », écrivent les auteurs dans leur étude, publiée cette semaine dans le Journal de l’Association médicale canadienne.

L’auteur principal de l’article était Sharon Unger, professeure de pédiatrie et de sciences nutritionnelles à l’Université de Toronto et néonatologiste à Sinai Health, qui est la directrice médicale de la Rogers Hixon Ontario Human Milk Bank.
Unger a déclaré que la pandémie actuelle est le moment d’efforts supplémentaires pour protéger l’approvisionnement en lait maternel donné, en partie parce que la formule était rare et que les pandémies précédentes – notamment le VIH/SIDA – ont créé des défis majeurs pour l’approvisionnement des banques de lait maternel.
La méthode Holder, une technique utilisée pour pasteuriser le lait dans toutes les banques de lait canadiennes (62,5 °C pendant 30 minutes), est efficace pour neutraliser les virus tels que le VIH, l’hépatite et d’autres qui sont connus pour être transmis par le lait humain.
Dans cette étude, les chercheurs ont ajouté au lait maternel humain une charge virale de SRAS-CoV-2 dans l’unité de confinement combinée de niveau 3 de l’U de T, et ont testé des échantillons qui étaient soit restés à température ambiante pendant 30 minutes, soit réchauffés à 62,5°C pendant 30 minutes. Le virus dans le lait pasteurisé a été inactivé après chauffage.

Fait intéressant, le virus dans le lait non chauffé a également été affaibli, a déclaré Deborah O’Connor, auteure principale de l’article, présidente des sciences nutritionnelles à l’Université de Toronto et chercheuse au Joannah & Brian Lawson Center for Child Nutrition.
O’Connor a déclaré que cette découverte suggère que certaines propriétés du lait maternel peuvent contrecarrer le virus, et elle a récemment reçu un financement pour poursuivre des recherches sur ce sujet.
L’impact de la pasteurisation sur les coronavirus dans le lait maternel n’a pas été précédemment rapporté dans la littérature scientifique.
Plus de 650 banques de lait maternel dans le monde utilisent la méthode Holder pour assurer un approvisionnement sûr en lait pour les nourrissons vulnérables.
La recherche a été soutenue par les Instituts de recherche en santé du Canada et par l’Université de Toronto et la Fondation Temerty, qui ont fourni des fonds pour améliorer la capacité et les opérations de l’installation de confinement combiné de niveau 3 de l’université pendant la pandémie de COVID-19.
L’allaitement maternel, également appelé allaitement, est le processus consistant à donner du lait maternel humain à un enfant, soit directement au sein, soit en exprimant (pompant) le lait du sein et en le nourrissant au biberon. L’Organisation mondiale de la santé (OMS) recommande que l’allaitement commence dans la première heure de la vie d’un bébé et se poursuive aussi souvent et autant que le bébé le souhaite.

Au cours des premières semaines de vie, les bébés peuvent téter environ toutes les deux à trois heures, et la durée d’une tétée est généralement de dix à quinze minutes sur chaque sein. Les enfants plus âgés se nourrissent moins souvent. Les mères peuvent tirer leur lait pour qu’il puisse être utilisé plus tard lorsque l’allaitement n’est pas possible. L’allaitement maternel présente un certain nombre d’avantages à la fois pour la mère et pour le bébé, ce qui manque aux préparations pour nourrissons.
L’augmentation de l’allaitement maternel dans le monde pourrait empêcher environ 820 000 décès d’enfants de moins de cinq ans par an. L’allaitement maternel diminue le risque d’infections des voies respiratoires et de diarrhée pour le bébé, tant dans les pays en développement que dans les pays développés. Les autres avantages comprennent des risques plus faibles d’asthme, d’allergies alimentaires et de diabète de type 1. L’allaitement maternel peut également améliorer le développement cognitif et diminuer le risque d’obésité à l’âge adulte. Les mères peuvent ressentir une pression pour allaiter, mais dans les pays développés, les enfants grandissent généralement normalement lorsqu’ils sont nourris au biberon avec du lait maternisé.

Les avantages pour la mère comprennent une diminution des pertes de sang après l’accouchement, une meilleure contraction de l’utérus et une diminution de la dépression post-partum. L’allaitement retarde le retour des menstruations et de la fertilité, un phénomène connu sous le nom d’aménorrhée lactationnelle. Les avantages à long terme pour la mère comprennent une diminution du risque de cancer du sein, de maladies cardiovasculaires et de polyarthrite rhumatoïde. L’allaitement est également moins cher que les préparations pour nourrissons. Les organismes de santé, dont l’OMS, recommandent d’allaiter exclusivement pendant six mois. Cela signifie qu’aucun autre aliment ou boisson, autre que peut-être la vitamine D, n’est généralement donné. Après l’introduction des aliments à l’âge de six mois, les recommandations incluent la poursuite de l’allaitement jusqu’à un ou deux ans ou plus. À l’échelle mondiale, environ 38 % des nourrissons sont exclusivement allaités au sein au cours de leurs six premiers mois de vie. Aux États-Unis en 2015, 83 % des femmes commencent à allaiter, mais à 6 mois seulement 58 % allaitaient encore et 25 % allaitaient exclusivement. Les conditions médicales qui ne permettent pas l’allaitement sont rares. Les mères qui prennent certaines drogues récréatives et certains médicaments ne devraient pas allaiter. En 2020, l’OMS et l’UNICEF ont annoncé que les femmes devraient continuer à allaiter pendant la pandémie de COVID-19 même si elles ont confirmé ou suspecté le COVID-19, car les preuves actuelles indiquent qu’il est peu probable que le COVID-19 puisse être transmis par le lait maternel. Fumer du tabac et consommer des quantités limitées d’alcool et/ou de café ne sont pas des raisons d’éviter l’allaitement.https://www.diabetesasia.org/magazine/covid-19-and-diabetes/
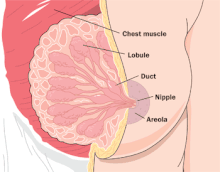
Lorsque le bébé tète le sein de sa mère, une hormone appelée ocytocine oblige le lait à s’écouler des alvéoles (lobules), à travers les conduits (canaux de lait), dans les sacs (flaques de lait) derrière l’aréole, puis dans la bouche du bébé.
Article principal : Lactation
Des changements au début
la grossesse prépare le sein à la lactation. Avant la grossesse, le sein est en grande partie composé de tissu adipeux (gras), mais sous l’influence des hormones œstrogènes, progestérone, prolactine et autres hormones, les seins se préparent à la production de lait pour le bébé. Il y a une augmentation du flux sanguin vers les seins. La pigmentation des mamelons et de l’aréole augmente également. La taille augmente également, mais la taille des seins n’est pas liée à la quantité de lait que la mère sera capable de produire après la naissance du bébé.
Au cours du deuxième trimestre de la grossesse, le colostrum, un liquide jaunâtre épais, commence à être produit dans les alvéoles et continue à être produit pendant les premiers jours après la naissance jusqu’à ce que le lait « entre », environ 30 à 40 heures après l’accouchement. L’ocytocine contracte le muscle lisse de l’utérus pendant l’accouchement et après l’accouchement, appelé période post-partum pendant l’allaitement. L’ocytocine contracte également la couche musculaire lisse de cellules en forme de bande entourant les alvéoles pour presser le lait nouvellement produit dans le système de conduits. L’ocytocine est nécessaire pour que le réflexe d’éjection du lait, ou la descente, en réponse à la tétée, se produise.
Lait maternel

Deux échantillons de 25 ml de lait maternel humain. L’échantillon de gauche est le premier lait, le lait aqueux provenant d’un sein plein. À droite se trouve le lait de fin, le lait crémeux provenant d’un sein presque vide.
Toutes les propriétés du lait maternel ne sont pas comprises, mais sa teneur en nutriments est relativement constante. Le lait maternel est fabriqué à partir de nutriments présents dans la circulation sanguine et les réserves corporelles de la mère. Il a un équilibre optimal de graisses, de sucre, d’eau et de protéines qui est nécessaire à la croissance et au développement d’un bébé. L’allaitement maternel déclenche des réactions biochimiques qui permettent aux enzymes, aux hormones, aux facteurs de croissance et aux substances immunologiques de se défendre efficacement contre les maladies infectieuses du nourrisson. Le lait maternel contient également des acides gras polyinsaturés à longue chaîne qui contribuent au développement normal de la rétine et des neurones.
Si la mère n’est pas elle-même déficiente en vitamines, le lait maternel répond normalement aux besoins de son bébé, peut-être à l’exception de la vitamine D. Le CDC, l’American Academy of Pediatrics et la Mayo Clinic conseillent tous que même si la mère prend des vitamines contenant de la vitamine D son lait maternel à lui seul ne fournit pas aux nourrissons une quantité adéquate de vitamine D, ils indiquent donc que peu de temps après la naissance, la plupart des nourrissons auront besoin d’une source supplémentaire. Certaines recherches montrent que retarder le clampage du cordon à la naissance jusqu’à l’arrêt des pulsations améliore le statut en fer des nourrissons pendant les six premiers mois.

La composition du lait maternel change en fonction de la durée d’allaitement de bébé à chaque séance, ainsi que de l’âge de l’enfant. Le premier type, produit pendant les premiers jours après l’accouchement, est appelé colostrum. Le colostrum est facile à digérer bien qu’il soit plus concentré que le lait mature. Il a un effet laxatif qui aide le nourrisson à évacuer les selles précoces, aidant à l’excrétion de l’excès de bilirubine, ce qui aide à prévenir la jaunisse. Il aide également à sceller le tractus gastro-intestinal du nourrisson contre les substances étrangères, ce qui peut le sensibiliser aux aliments que la mère a mangés. Bien que le bébé ait reçu des anticorps par le placenta, le colostrum contient une substance nouvelle pour le nouveau-né, l’immunoglobuline A (IgA) sécrétoire. L’IgA s’attaque aux germes des muqueuses de la gorge, des poumons et des intestins, qui sont les plus susceptibles d’être attaqués par les germes.
Les seins commencent à produire du lait mature vers le troisième ou le quatrième jour après la naissance. À ce moment-là, les seins commencent à être pleins et on dit alors que le lait est « arrivé ». Lorsque le bébé tète, on dit que le lait « s’écoule », ce que la mère ressent comme une sensation de picotement qui peut être assez forte. De plus, dans les premiers jours suivant l’accouchement, la mère peut ressentir des crampes dans l’utérus pendant la descente, crampes bénéfiques pour aider à prévenir les saignements excessifs. L’éjection peut également être provoquée par d’autres choses que la tétée du bébé, par exemple, la seule pensée du bébé peut provoquer l’éjection. Les mères peuvent utiliser des serviettes jetables achetées dans leur soutien-gorge ou utiliser des serviettes maison lavables pour absorber les fuites de lait.
Au début d’une séance d’allaitement, les seins produisent du premier lait, un lait plus fin contenant de nombreuses protéines et vitamines. Si le bébé continue de téter, alors le lait de fin est produit. Le lait de fin a une couleur plus jaune et une texture plus crémeuse car il contient plus de matières grasses.
Process
Commencement
Le nouveau-né se repose pendant qu’un soignant vérifie ses bruits respiratoires avec un stéthoscope
De plus en plus de preuves suggèrent que le contact peau à peau précoce (également appelé soins kangourou) entre la mère et le bébé stimule le comportement d’allaitement chez le bébé. Les nouveau-nés qui sont immédiatement placés sur la peau de leur mère ont un instinct naturel de s’accrocher au sein et de commencer à téter, généralement dans l’heure suivant la naissance. Le contact peau à peau immédiat peut fournir une forme d’empreinte qui facilite considérablement l’alimentation ultérieure. En plus d’un allaitement et d’un lien plus réussis, le contact peau à peau immédiat réduit les pleurs et réchauffe le bébé.
Selon des études citées par l’UNICEF, les bébés suivent naturellement un processus qui conduit à une première tétée. Initialement, après la naissance, le bébé pleure avec ses premières respirations. Peu de temps après, il se détend et fait de petits mouvements des bras, des épaules et de la tête. S’il est placé sur l’abdomen de la mère, le bébé rampe alors vers le sein, appelé rampement du sein, et commence à téter. Après la tétée, il est normal qu’un bébé reste au sein pendant qu’il se repose. Ceci est parfois confondu avec un manque d’appétit. En l’absence d’interruptions, tous les bébés suivent ce processus. Le fait de précipiter ou d’interrompre le processus, comme retirer le bébé pour le peser, peut compliquer l’alimentation ultérieure. Les activités telles que la pesée, la mesure, le bain, les piqûres d’aiguille et la prophylaxie oculaire attendent jusqu’après la première tétée.
Les recherches actuelles soutiennent fortement le contact immédiat peau à peau mère-bébé, même si le bébé est né par césarienne. Le bébé est placé sur la mère au bloc opératoire ou en salle de réveil. Si la mère n’est pas en mesure de tenir immédiatement le bébé, un membre de la famille peut lui prodiguer des soins peau à peau jusqu’à ce que la mère en soit capable. La Ligue La Leche suggère que des soins peau à peau précoces après un accouchement chirurgical plutôt que vaginal inattendu « peuvent aider à guérir tout sentiment de tristesse ou de déception si l’accouchement ne s’est pas déroulé comme prévu ».
Les enfants nés prématurément ont de la difficulté à commencer l’allaitement immédiatement après la naissance. Par convention, ces enfants sont souvent nourris avec du lait maternel exprimé ou d’autres aliments d’appoint par des tubes ou des biberons jusqu’à ce qu’ils développent une capacité satisfaisante à téter le lait maternel. L’alimentation par sonde, bien que couramment utilisée, n’est pas étayée par des preuves scientifiques en octobre 2016. Il a également été signalé dans la même revue systématique qu’en évitant les biberons et en utilisant des tasses à la place pour fournir des aliments supplémentaires aux enfants prématurés, une plus grande une durée plus longue peut ensuite être atteinte.
Horaire
Les nouveau-nés expriment généralement une demande d’alimentation toutes les une à trois heures (8 à 12 fois en 24 heures) pendant les deux à quatre premières semaines. Un nouveau-né a une très petite capacité d’estomac. À l’âge d’un jour, il est de 5 à 7 ml, soit à peu près la taille d’une grosse bille ; au troisième jour, il est de 22 à 30 ml, soit environ la taille d’une balle de ping-pong ; et au septième jour, elle est de 45 à 60 ml, soit environ la taille d’une balle de golf.

La quantité de lait maternel qui est produite est programmée pour répondre aux besoins du nourrisson dans la mesure où le premier lait, le colostrum, est concentré mais produit en très petites quantités, augmentant progressivement de volume pour répondre à la taille croissante de la capacité de l’estomac du nourrisson.
Selon La Leche League International, « Les mères allaitantes expérimentées apprennent que les habitudes de succion et les besoins des bébés varient. Alors que les besoins de succion de certains nourrissons sont principalement satisfaits pendant les tétées, d’autres bébés peuvent avoir besoin d’une tétée supplémentaire au sein peu de temps après une tétée, même s’ils n’ont pas vraiment faim. Les bébés peuvent aussi allaiter lorsqu’ils se sentent seuls, effrayés ou qu’ils souffrent… Réconforter et répondre aux besoins de succion au sein est la conception originale de la nature. Les tétines (tétines, sucettes) remplacent la maman lorsqu’elle ne peut pas être disponible. D’autres raisons de pacifier un bébé principalement au sein comprennent un développement bucco-facial supérieur, une aménorrhée de la lactation prolongée, la prévention de la confusion des mamelons et la stimulation d’une production de lait adéquate pour assurer des taux plus élevés de réussite de l’allaitement.
De nombreux nouveau-nés tètent pendant 10 à 15 minutes à chaque sein. Si le nourrisson veut téter pendant une période beaucoup plus longue, disons 30 minutes ou plus à chaque sein, il se peut qu’il ne boive pas assez de lait.

